2023-08-03 11:55:21
产后出血(PPH)是导致孕产妇死亡的主要原因之一,约占孕产妇死亡总数的25%。这是一场场时间与生命的赛跑,输血治疗显得尤为重要。
一、 产后出血定义和高危因素
胎儿娩出后24小时内累积出血量超过500毫升 ,剖宫产24小时 出血超过1000毫升 。
轻度出血500 毫升 ~1000毫升 ,中度出血1000毫升 ~2000毫升 ,重度出血≥2000 毫升 .
产后出血的高危因素有:①宫缩乏力。如产次多、多胞胎妊娠、产程延长、前置胎盘、产妇年龄偏大等因素。②胎盘组织滞留。如胎盘残留、病态胎盘粘连(如胎盘植入)、胎盘早剥、前置胎盘等。③创伤或手术。如会阴或阴道撕裂、剖宫产、子宫破裂、器械助产阴道分娩等。④凝血功能异常。如先天性出血障碍、获得性凝血异常、抗凝、胎盘早剥、先兆子痫、羊水栓塞等。
二、什么叫DIC?
弥散性血管内凝血(DIC)不是一个独立的疾病,而是多种疾病以凝血障碍为特征的中间病理过程,因某种因素的影响,引起微循环内广泛性微血栓形成。在产科引起DIC的概率和疾病较多,主要原因是妊娠期凝血因子增加,血液处于高凝低纤溶状态,另外胎盘、蜕膜及羊水中促凝因子-凝血活酶活性增高,一旦某些病理情况造成这些促凝物质进入母体血液循环,这就具备了启动凝血系统引发DIC的条件。引起产科DIC的典型病因有:羊水栓塞、妊娠期高血压疾病、胎盘早期剥离、产科休克、死胎和感染性流产等。
产科DIC
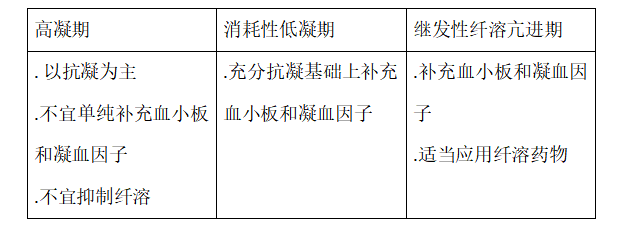
三、三线抢救策略
产后大出血DIC是一种复杂的病理过程,发病急且凶险,死亡率高。在密切观察临床出血和实验室出凝血检测情况下,DIC一旦确立诊断应遵循个体化原则,立即抢救。
一线措施:去除病因,及早使用肝素,特别是低分子量肝素。肝素的最佳使用期是DIC早期的高凝状态。
二线措施:密切观察休克指数及有效循环血量,失血超过血容量20%~30%且伴有临床出血症状或活动性出血时,在扩容的基础上补充悬浮红细胞,提高血液携氧能力纠正组织缺氧。
三线措施:当失血超过血容量50%时,需根据病情补充血小板、新鲜冰冻血浆。血浆/血小板/红细胞采用1:1:1比率更能有效控制出血。
四、产后大出血并发DIC输血治疗成功的实例
患者A,女性,33岁,孕4产2,因“妊娠40+3周单活胎头位先兆临产”入院顺娩一女婴,Apgar评分6分。产后15分钟子宫收缩乏力,产后大出血。2小时内,患者阴道大量流血,血压低且进行性下降,心率增快,面色苍白,意识模糊,呈休克状态。
具体诊断: 1.难治性产后大出血,2.DIC,3.子宫收缩乏力.4.隐性羊水栓塞?5.失血性休克6.失血性贫血7.低蛋白血症8.孕4产3宫内孕40+3周单活婴头位平产已产
诊治计划: 为需尽快行子宫切除术,考虑到患者病情复杂,涉及多个系统,因此申请多学科联合会诊,决定手术方式和各种细节。
2月6日,在医务科主持下,由产科和妇科牵头下,麻醉科、急诊科、手术室、心内科、输血科、重症医学科、肾内科等多个学科的10余位专家参与了多学科会诊。
最终结论 :马上启用大量输血方案复苏,进行子宫切除。
2月6日13时05分病人进入手术室,行子宫全切术,19时20分整手术结束,总时长共6小时15分。在手术中应对DIC及时应对凝血因子进行治疗是这个案例的关键。术中重度出血>2000毫升 ,术中术后共输血26单位,血浆3150毫升 ,冷沉淀16单位 ,血压基本稳定。但创面仍然渗血,凝血机制受损、肝肾功能受损,后又持续输血。共输压积红细胞30.5单位 ,冰冻血浆4400毫升 ,冷沉淀24单位 ,血小板4.5单位 ,予以加强抗炎及其他对症支持治疗,各器官功能逐渐恢复正常。患者住院21天,恢复良好出院。
积极有效的输血治疗是提高产科大出血救治成功率的有力保障。采取红细胞加血浆、冷沉淀及血小板联合输注治疗,效果甚佳,能在一定程度改善患者的凝血功能,具备临床推广价值。
洞口县人民医院 主管检验师 林娟
责编:龚琦涵
一审:袁小玉
二审:梁湘茂
三审:田雄狮
我要问



 下载APP
下载APP 报料
报料 关于
关于
 湘公网安备 43010502000374号
湘公网安备 43010502000374号